Fővárosi Bajcsy-Zsilinszky Kórház, III. Belgyógyászati Osztály1
SZEMI-INTENZÍV INZULINKEZELÉSSEL SZERZETT TAPASZTALATOK 2-ES TÍPUSÚ CUKORBETEGSÉGBEN
Jermendy György dr.1 és a "Szemi-intenzív inzulinterápia munkacsoport" tagjai
Összefoglalás
A szerzők napi kétszeri premix inzulinnal kezelt, de rossz anyagcserehelyzetben lévő 2-es típusú cukorbetegek (n=339, 215 nő és 124 férfi, életkor 60,3+/-8,3 év, diabetestartam 12,0+/-7,0 év, inzulinkezelés tartama 4,9+/-5,3 év, testtömeg-index 27,9+/-4,7 kg/m2, vércukorprofil átlaga 12,1+/-2,1 mmol/l, HbA1c 9,43+/-1,44%, x+/-SD) szemi-intenzív kezelésre való áttérésének tapasztatait összegzik. A 3 hónapig tartó nyílt klinikai vizsgálatban a szemi-intenzív kezelés a reggeli premix inzulin megtartása mellett az esti premix inzulin összetevőire való bontását, azoknak időben elcsúsztatott alkalmazását, s szükség esetén dózis-korrekcióját jelentette. Szemi-intenzív inzulinkezelés mellett (napi dózis a vizsgálat kezdetén 0,65+/-0,19 E/kg, a tanulmány zárásakor 0,68+/-0,20 E/kg) a napi vércukorátlag 3,73 mmol/l értékkel (p<0,001), a napi vércukorprofil maximum-minimum értéke közötti különbség 2,42 mmol/l értékkel (p<0,001) csökkent. A tanulmány végén a HbA1c-érték 7,94+/-1,02% (p<0,001) volt. A megfigyelés során az enyhe hypoglykaemiák száma nőtt, a betegek testtömeg-indexe nem változott. Szemi-intenzív inzulinkezelés javasolt azoknál a 2-es típusú cukorbetegeknél, akiknek életvitele és kétszeri premix inzulin kezelése mellett a rossz anyagcserehelyzet javulása a korábbi terápiás rezsim fenntartásától már nem remélhető.
Kulcsszavak: 2-es típusú diabetes, inzulinkezelés, cukorbeteg-gondozás
Experiences with semi-intensive insulin treatment in Type 2 diabetic patients
Summary
Experiences with semi-intensive insulin treatment in type 2 diabetic patients (n=339, 215 women, 124 men; age 60.3+/-8.3 years; duration of diabetes 12.0+/-7.0 years; duration of insulin treatment 4.9+/-5.3 years; body mass index 27.9+/-4.7 kg/m2; mean daily blood glucose value 12.1+/-2.1 mmol/l; HbA1c 9.43+/-1.44%; x+/-SD) are presented. The patients were treated earlier conventionally with twice daily premix insulin regime but poor metabolic control was observed using this treatment. In the 3-month-long open clinical study human rapid insulin was used before dinner and intermediate NPH insulin was used at bedtime with unchanged premix insulin before breakfast. The dose of insulin could be changed according to the actual needs (daily insulin dose at baseline 0.65+/-0.19 U/kg, 0.68+/-0.20 U/kg at the end of the study). The mean blood glucose decreased by 3.73 mmol/l (p<0.001) and the difference between the daily maximum and minimum blood glucose value decreased by 2.42 mmol/l (p<0.001) during the study. The HbA1c (value at the end of the study 7.94+/-1.02%) also decreased significantly (p<0.001). The prevalence rate of mild hypoglycaemia increased, but body mass index remained unchanged. Semi-intensive insulin treatment could be used in type 2 diabetic patients when better metabolic control could not be achieved with conventional insulin treatment using premix insulin twice daily.
Key words: type 2 diabetes, insulin treatment, care of diabetic patients
A 2-es típusú cukorbetegek jelentős hányadát életmódbeli és étrendi tanácsokkal ellátva sokáig jó anyagcsere-egyensúlyban lehet tartani. A diéta és a fizikai aktivitás változatlan hangsúlyozása mellett azonban a betegek fokozatosan, hónapok, évek alatt az orális antidiabetikus kezelés jelöltjeivé válnak. Napjainkban az orális antidiabetikumok hatástani csoportjai örvendetes módon bővülnek, a rendelkezésre álló készítmények száma is emelkedik, így egyre maradéktalanabbul lehet megvalósítani a betegek egyedi sajátosságaihoz alkalmazkodó orális kezelést.1,2,3 A 2-es típusú diabetes kórfejlődése alapján azonban a betegek egy részénél az inzulinkezelés is indokolttá válik. Az általában csak átmeneti megoldást jelentő bedtime inzulinkezelési rendszer4,5,6,7 alkalmazását követően e cukorbetegek leggyakoribb és leginkább elfogadott inzulinkezelési módját a naponta két ízben adott premix inzulinok alkalmazása jelenti.8,9,10
Míg 1-es típusú diabetesben az intenzív inzulinkezelési rendszert előszeretettel használjuk,11 2-es típusú betegeknél erre sokkal kisebb arányban kerül sor, noha alkalmazása itt is indokolt lehet.12,13 A konzervatív inzulinkezeléstől (naponta kétszeri premix inzulin alkalmazásától) az intenzív inzulinkezelés felé való elmozdulást, átmenetet jelenthet az ún. szemi-intenzív kezelési rendszerek felépítése, amelyre bizonyos körülmények között szükség lehet.8,9
Tanulmányunkban a napi kétszeri premix inzulinnal kezelt, de rossz anyagcserehelyzetben lévő 2-es típusú cukorbetegek szemi-intenzív kezelésre való áttérésének tapasztalatait összegezzük. A szemi-intenzív kezelés a reggeli premix inzulin megtartása mellett az esti premix inzulin összetevőire való bontását, azoknak időben elcsúsztatott alkalmazását, s szükség esetén dózis-korrekcióját jelentette.
Betegek és módszerek
Fekvőbeteg-osztályra felvett, illetve járóbeteg-rendelésen ellenőrzött 35-75 év közötti, 2-es típusú cukorbetegeket vontunk be a tanulmányba. A diabetestípus meghatározása klinikai ismérveken alapult. Beválasztási kritérium volt a legalább fél éve zajló, naponta kétszeri premix inzulin alkalmazása, függetlenül a komponensek keverési arányától és a készítmény előállítójától. A betegek rendelkeztek az otthoni vércukor-meghatározás lehetőségével. A bevonás előtti 4 hétig tartó beválasztási előperiódusban a betegek figyelmét felhívtuk a diéta tartásának fontosságára, megkértük őket, hogy a következő viziten legalább hetente egy ízben készített, 8 pontos - főétkezések előtt, majd 90 perccel utána, lefekvéskor és hajnali 3 órakor végzett mérést tartalmazó - vércukorprofil-eredménnyel jelenjenek meg. Kértük, hogy az önellenőrzési naplóban az esetleges hypoglykaemiákat, azok jellegét jegyezzék fel. A tanulmányba a 0. heti időpontban végül olyan betegeket vontunk be, akiknek bemutatott otthoni mérései alapján az éhomi vércukorértékük >8,0 mmol/l, a vacsora után 90 perccel mért vércukorértékük >10,0 mmol/l volt, s a vércukorprofil-eredményük nem utalt Somogyi-effektusra. A beválasztási előperiódus utolsó hetében a HbA1c és a szérum kreatinin értékét is meghatároztuk, s a kézhez kapott ł7,5% HbA1c-érték esetén a beteget a tanulmányba bevontuk. Beválasztási kritérium volt még a szérum kreatinin <150 mmol/l értéke is. Olyan betegeket kerestünk elsősorban, akik esetében a napi életvitel miatt a vacsora volt a kiemelt főétkezés.
A beválasztási előperiódus után, a klinikai megfigyelés 0. hetében a betegek korábbi inzulinkezelését módosítottuk, a kétszeri premix inzulinról szemi-intenzív inzulinkezelésre álltunk át olyan módon, hogy a reggel megtartott, változatlan keverési arányú premix inzulin (Mixtard HMge Penfill) mellett az időben korábbra hozott vacsora előtt, betegektől függően 17.00 és 18.00 óra között, gyors hatású inzulint (Actrapid HMge Penfill) és lefekvéskor, 21.00-22.00 óra között NPH típusú inzulint (InsulatardHMge Penfill) adtunk. A dózis megállapítása az orvos döntésén nyugodott, általános elvként első lépésben a korábbi esti premix inzulin összetevőire bontását, s időben elcsúsztatott alkalmazását követtük. Az inzulinbeadáshoz valamennyi beteg NovoPen 3-t kapott. Az étkezés szénhidráttartalmát az adott beteg sajátosságához igazítva, legalább naponta négyszeri étkezést (reggeli, tízórai, ebéd, vacsora időben előre hozva) írtunk elő, de életviteltől, vércukorértékektől függően, orvosi döntés alapján napi ötszöri (uzsonna beiktatása 15 óra körül), vagy hatszori (pótvacsora) étkezés is megengedett volt. A betegeket négyhetente kértük vissza ellenőrzésre. A betegek otthon regisztrálták az esetleges hypoglykaemiás epizódokat, s legalább hetente egy ízben 8 pontos vércukormérést végeztek. Súlyos hypoglykaemiás epizód (a rosszullét ellátásához egészségügyi személyzet igénybevétele szükséges) esetén soron kívüli ellenőrzésre kértük a beteget. Az enyhébb hypoglykaemiákat betegek étkezéssel maguk korrigálták. Ilyen esetben idő előtti ellenőrzés nem volt előírva, de a gondozó orvos szükség esetén az adott beteg rendelkezésére állt. Az ellenőrzések során lehetőség volt az inzulin dózisát módosítani az aktuális állapotnak megfelelően. Laboratóriumi ellenőrzést (HbA1c , szérum kreatinin mérést) a 0. és a 12. héten végeztünk. A tanulmányt a 12. héten zártuk, de a betegek továbbra is gondozói ellenőrzés alatt maradtak, s inzulinkezelésük szükség esetén a későbbi állapotuknak megfelelően módosítható volt. Dolgozatunkban a beválasztási kritériumoknak megfelelő, értékelhető adatokkal rendelkező 339 beteg adatait dolgoztuk fel.
A HbA1c-meghatározást affinitás-kromatográfiás módszerrel, Abbott-IMx készülékkel végeztük (normális tartomány: 4,4-6,4%). A szérum kreatinin méréséhez rutin laboratóriumi módszert alkalmaztunk. A vércukor-önellenőrzéshez a betegek D-Cont Cabrio készüléket használtak. A vizsgálati időpontnál feltüntetett otthoni mérések a vizsgálat előtti héten végzett mérések eredményét jelentik. A statisztikai értékelés során a kétmintás páros t-próbát használtuk. A p<0,05 értéket tekintettük statisztikailag szignifikáns eltérésnek. A dolgozatban feltüntetett számadatok az átlag és a szórás értékei (x+/-SD).
Eredmények
A 339 beteg (215 nő, 124 férfi) életkora 60,3+/-8,3 év, diabetestartamuk 12,0+/-7,0 év, inzulinkezelésük tartama 4,9+/-5,3 év, testtömeg-indexük 27,9+/-4,7 kg/m2 volt. A beválasztási előperiódusban használt meghatározott keverési arányú premix inzulinok megoszlása az alábbi volt: 10/90: 0,3%, 20/80: 3,8%, 30/70: 82,3%, 40/60: 12,7%, 50/50: 0,9%. A beválasztási előperiódus utolsó hetében a vércukorprofil átlaga 12,1+/-2,1 mmol/l, a HbA1c 9,43+/-1,44%, a szérum kreatinin értéke 93+/-22 mmol/l volt. A betegek előírt diétájának napi szénhidráttartalma 175+/-18 g volt.
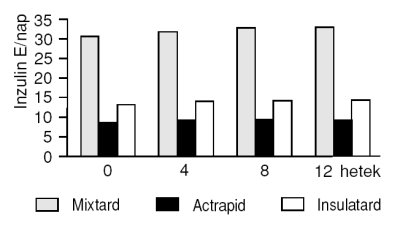
A tanulmányba bevont betegek átlagos napi inzulindózisa a beválasztási előperiódusban 0,61+/-0,20 E/kg (48+/-17 E) volt. A 0. héten, a szemi-intenzív kezelésre való áttéréskor a napi dózis minimális emelésére került sor (0,65+/-0,19 E/kg; p=0,04), a későbbiekben a dózisnövelés kevésbé volt kifejezett (4. hét: 0,68+/-0,19 E/kg p=0,04; 8. hét: 0,69+/-0,20 E/kg p=0,02); a 12. héten pedig csekély dóziscsökkentés volt megfigyelhető (0,68+/-0,20 E/kg p<0,01). Az átlagos dózismódosítás a tanulmány folyamán 6 E-nek adódott. A szemi-intenzív kezelésben szereplő inzulinok arányát és napi átlagos mennyiségét az 1. ábra szemlélteti.

1. ábra. A szemi-intenzív inzulinkezelés során használt inzulinok napi mennyiségének átlagértékei
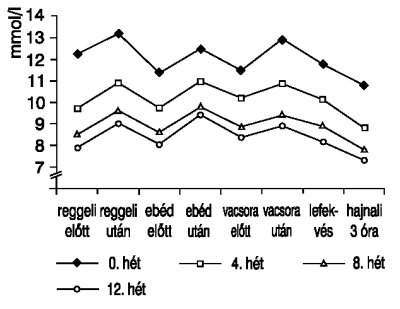
2. ábra. A vércukorprofil átlagértékeinek alakulása 2-es típusú cukorbetegek (n=339) szemi-intenzív inzulinkezelése során
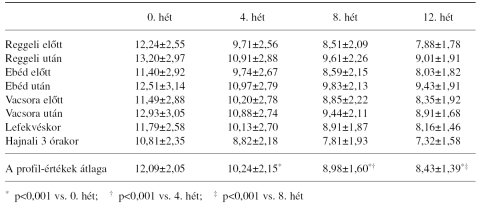
1. táblázat. A vércukorprofil értékei és azok átlaga (mmol/l) a szemi-intenzív inzulinterápia során (x+/-SD, n=339)
A vizsgálati periódusban a 8 pontos vércukorprofil értékei fokozatosan, számottevően csökkentek (1. táblázat), az átlagértékek alakulását a 2. ábra mutatja. A napi vércukorátlag a kiindulási értékhez viszonyítva a megfigyelés végére szignifikánsan (p<0,001), 3,73 mmol/l értékkel (3. ábra), az egy napon mért vércukorprofil maximum-minimum értéke közötti különbség szintén számottevően (p<0,001), 2,42 mmol/l értékkel csökkent (4. ábra).
A HbA1c értéke a vizsgálat során jelentősen csökkent (0. hét: 9,43+/-1,44%, 12. hét: 7,94+/-1,02%, p<0,001). A tanulmány végén mért HbA1c 96 betegben (28,3%) került 7,5% alá.
A megfigyelési periódusban az enyhe hypoglykaemiák számának növekedése volt megfigyelhető (2. táblázat). Az enyhe hypoglykaemia-esetek közel felét a reggel 6 és 12 óra közötti időpontban regisztrálták. Súlyos hypoglykaemia nem fordult elő.
A 12 hetes megfigyelés során a betegek testtömeg-indexe érdemben nem változott (0. hét: 27,9+/-4,7 kg/m2, 12. hét: 27,9+/-4,6 kg/m2).
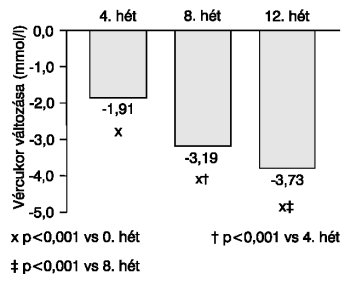
3. ábra. A napi vércukorátlag alakulása az alapvizsgálati időpontban talált értékhez (0. hét 12.1 mmol/l) viszonyítva
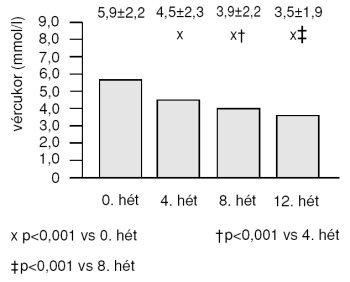
4. ábra. A napi vércukor-ingadozás (a vércukorprofil maximum-minimum értéke közötti különbség) alakulása (n=339; x+/-SD)

2. táblázat. A hypoglykaemia* előfordulási száma a vizsgált betegcsoportban (n=339)
Megbeszélés
A 2-es típusú diabetesben szenvedő, korábban napi kétszeri premix inzulin kezelésben részesülő, jelentős számú beteg szemi-intenzív terápiára való áttérésével a napi vércukorértékek számottevő javulását, a napi vércukor-ingadozások csökkenését, a HbA1c-érték javulását lehetett elérni. A betegek könnyebb inzulinadási technikáját a NovoPenR 3 használata biztosította. A 12 hétre terjedő, nyílt vizsgálat során az enyhe hypoglykaemiák száma növekedett, a betegek testtömeg-indexe érdemben nem változott.
A 2-es típusú, inzulinra szoruló cukorbetegek típusos kezelését a naponta két ízben adott, premix inzulin alkalmazása jelenti.8,9,10 Bár hazánkban 10/90-től 50/50-ig terjedő premix inzulinok állnak a betegek rendelkezésére, az általános tapasztalatnak megfelelőn a tanulmányba bevont betegek döntő hányada a 30/70 keverési arányú premix inzulint használta. Az általában stabil életmódot folytató, inzulinra szoruló 2-es típusú cukorbetegek jelentős hányada e kezelési rendszerrel jól egyensúlyban tartható. Mégis, e terápiás rezsimmel elérhető anyagcserehelyzet a betegek egy részében elmarad az ideálistól. Napjaink rohanó életformájára gyakran jellemző, hogy a vacsora kiemelt étkezéssé lép elő, s ilyenkor nehéz a kétszeri inzulinadással megfelelő eredményt elérni. Ha a vacsora utáni és/vagy a reggeli előtti vércukor értéke magas (és a Somogyi-effektus kizárható), nehézségbe ütközhet az esti premix inzulin változtatásával jobb vércukorértékeket elérni. Tanulmányunkba ilyen betegeket vontunk be, s a szemi-intenzív kezelésre áttérve jelentős javulást figyelhettünk meg.
Az anyagcsere-paraméterek változása a tanulmány során meggyőző volt. Ennek ellenére az eredmények nemcsak az inzulin-rezsim váltásának tudhatók be. A vizsgálatunk ugyanis nyílt volt, s jól ismert, hogy a fokozottabb ellenőrzés önmagában javuló anyagcserehelyzetet eredményezhet. A diétás fegyelem alakulását nem tudtuk megbízhatóan nyomon követni, de az étrendi előírások betartásának fontosságára természetesen felhívtuk betegeink figyelmét. Az inzulindózis mérsékelt emelését is regisztráltuk, ez is nyilvánvalóan szerepet játszhatott az eredmények alakulásában.
A szemi-intenzív kezelésre való áttérés az enyhe hypoglykaemiák számának emelkedését vonta maga után, súlyos hypoglykaemiát nem észleltünk. Jól ismert körülmény (mind 1-es, mind 2-es típusú diabetesben), hogy a kezelés intenzívvé válását a hypoglykaemia gyakoriságának emelkedése kíséri.11,12,13 Érdekes azonban, hogy vizsgálatunk során a délelőtti órákban volt a leggyakoribb az enyhe hypoglykaemiás esetek előfordulása. Ez megfelel annak a ténynek, hogy a leggyakrabban alkalmazott 30/70 keverési arányú premix inzulinnal nehéz úgy elérni jó postprandialis vércukorértéket a reggeli elfogyasztását követően, hogy ebéd előtt enyhe hypoglykaemia az esetek egy részében ne fordulna elő. Ezekben az esetekben - ha étrendi változtatásokkal, esetleg acarbose adásával nem sikerül javítani a helyzeten - a reggeli premix inzulin alkalmazásának revíziója is szükségessé válhat.
Az inzulinkezelés intenzívebbé válását általában a testsúly gyarapodása kíséri.11,12,13 Betegeink átlagos testtömeg-indexe érdemben nem változott, igaz, hogy az e téren bekövetkező változások beálltához a megfigyelési idő túl rövid volt. Inzulinrezisztencia okozta magasabb vércukorértékek esetén metformin adásával is érdemes kísérletet tenni, mert ez a kombinációs kezelés a testsúly alakulása szempontjából is előnyös lehet.
A szemi-intenzív kezelés átmenetet jelent az intenzív kezelés felé. Utóbbira is szükség van a 2-es típusú cukorbetegek egy részénél, különösen fiatalabb életkorban, rohanó életforma mellett, vagy ha a hagyományos inzulinkezeléssel nem tudunk jó eredményt elérni.8,9 Tanulmányunk - másokhoz hasonlóan14,15,16 - arra hívja fel a figyelmet, hogy a 2-es típusú cukorbetegek egy részénél érdemes az intenzív kezelés felé elmozdulni. A hazánkban jelenleg érvényben lévő támogatási rendszer a patronos kiszerelésű inzulinok 100%-os támogatását nem biztosítja akkor, ha a beteg naponta kétszer ad magának inzulint. Szemi-intenzív kezelés mellett a patronos inzulinok 100%-os térítéskönnyítéssel rendelhetők, e ténynek nagy jelentősége van a betegek együttműködésének megnyerésében, amint ezt magunk is megfigyelhettük.
Bár az anyagcsere-paraméterek számottevően javultak, figyelemmel kell lennünk arra, hogy <7,5% HbA1c-értéket a betegek kisebb hányadában értünk csak el. Tekintetbe kell vennünk azt is, hogy az általunk használt affinitás-kromatográfiás módszerével mért HbA1c-érték a standard HPLC-módszerhez viszonyítva kisebb értéket adhat.17 Ebből következik, hogy a vizsgált betegeknél rosszabb tényleges helyzet tételezhető fel a találthoz viszonyítva. Az eredményünket azonban nem szabad lebecsülni. A UKPDS adatainak elemzése arra hívta fel ugyanis a figyelmet, hogy 2-es típusú cukorbetegekben a micro- és macroangiopathiás szövődmények visszaszorítása terén, bármely értéktartománynál bekövetkező kis mértékű HbA1c-csökkenés is a szövődmények alakulása szempontjából előnyösnek minősítendő.18
Két évvel ezelőtti, orális antidiabetikus kezelésben részesülő 2-es típusú cukorbetegek körében végzett felmérésünk eredménye arra utalt, hogy e betegcsoportban számos teendő van a jobb anyagcserehelyzet elérése érdekében.19 Ez különösen igaz akkor, ha figyelembe vesszük az Európai Diabetes Társaság szakértői grémiumának útmutatását a 2-es típusú cukorbetegekben elérendő vércukor- és HbA1c-célértékek terén.20 Jelenlegi vizsgálatunkat napi kétszeri premix inzulin kezelésben részesülő betegek körében végeztük. A két tanulmány összesített értékelésekor nyilvánvaló, hogy hazánkban a 2-es típusú cukorbetegek gondozása terén változatlanul sürgető teendőink vannak.
Köszönetnyilvánítás
A tanulmányt a Novo Nordisk Hungária Kft. támogatta. A statisztikai analízist Papik Kornél dr. végezte. Szíves segítségüket köszönjük.
A munkacsoport tagjai
Ádám Ildikó dr. (Budapest), András Csilla dr. (Debrecen), Balázsi Imre dr. (Budapest), Becher Péter dr. (Sopron), Benke Károly dr. (Sátoraljaújhely), Benkő Katalin dr. (Nyíregyháza), Bíró Enikő dr. (Vásárosnamény), Bujdos Etelka dr. (Kisvárda), Csécsei Gyöngyi dr. (Budapest), Csuka László dr. (Nagyatád), Dezső Enikő dr. (Kaposvár), Dudás Mihály dr. (Gyula), Fazekas Gyula dr. (Cegléd), Fehér Mária dr. (Kisvárda), Gyimesi András dr. (Gyula), József Ildikó dr. (Székesfehérvár), Káplár Miklós dr. (Debrecen), Kékesi Gábor dr. (Vác), Késmárki Nóra dr. (Nagykanizsa), Kovács András dr. (Kistarcsa), Kovács László dr. (Zirc), Lászlóczky Ágnes dr. (Esztergom), Móricz József dr. (Hódmezővásárhely), Petró Gizella dr. (Debrecen), Révész Katalin dr. (Komárom), Sipos Piroska dr. (Pápa), Szendrődi Erzsébet dr. (Tapolca), Varga Erzsébet dr. (Kalocsa), Varga István dr. (Ajka), Varga Richárd dr. (Gyula).
IRODALOM
1. Winkler G, Simon K, Tóth J, Gyulai M: Szemléletváltozás a 2. (nem-inzulindependens) típusú cukorbetegség kezelésében. Orv Hetil 138: 1043-1051, 1997.
2. Halmos T, Jermendy Gy: Metabolikus x-szindróma az ezredfordulón. (Elméleti vonatkozások és gyakorlati teendők). Orv Hetil 141: 2701-2709, 2000.
3. Jermendy Gy, Csermely P: Tiazolidindionok - az oralis antidiabeticumok új hatástani csoportja. Orv Hetil 142: 1547-1554, 2001.
4. Peters, AI, Davidson, MB: Insulin plus sulfonylurea agent for treating type 2 diabetes. Ann Intern Med 115: 45-53, 1991.
5. Pugh, JA, Wagner, ML, Sawyer, J, Ramirez, G, Tuley, M, Friedberg, SJ: Is combination sulfonylurea and insulin therapy useful in NIDDM patients? A metaanalysis. Diabetes Care 15: 953-959, 1992.
6. Johnson, JL, Wolf, SL, Kabadi, UM: Efficacy of insulin and sulfonylurea combination therapy in type II diabetes. A meta-analysis of the randomized placebo-controlled trials. Arch Intern Med 156: 259-264, 1996.
7. Fövényi J, Grosz A, Thaisz E, Lehotkai L, Sallai T, Kocsis Gy: Nappal sulfanylurea - este inzulin kombinált terápia 2-es típusú diabetesben. Magyar Belorv Arch 50: 607-613, 1997.
8. Tamás Gy: Insulinkezelés. (In: Halmos T, Jermendy Gy [szerk]: Diabetes mellitus. A cukorbetegség klinikai vonatkozásai. Medicina Kiadó, Budapest, 1997.) pp. 231-260.
9. Baranyi É: A 2-es típusú cukorbetegség korszerű inzulinkezelése. (In: Baranyi É, Winkler G [szerk]: Válogatott fejezetek a klinikai diabetológiából. Medicina Kiadó, Budapest, 2000.) pp. 125-137.
10. Wolffenbuttel, BHR, Sles, J-PJE, Rondos-Colbers, GJWM, Menheere, PPCA, Kruseman, ACNK: Comparison of different insulin regimens in elderly patients with NIDDM. Diabetes Care 19: 1326-1332, 1996.
11. Diabetes Control and Complications Trial Research Group: The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. New Engl J Med 329: 977-986, 1993.
12. Ohkubo, Y, Kishikawa, H, Araki, E, Miyata T, Isami, S, Motoyoshi, S, Kojima, Y, Furuyoshi, N, Shichiri, M: Intensive insulin therapy prevents the progression of diabetic microvascular complications in Japanese patients with non-insulin-dependent diabetes mellitus: a randomized prospective 6-year study. Diab Res Clin Pract 28: 103-117, 1995.
13. Shichiri, M, Kishikawa, H, Ohkubo, Y, Wake, N: Long-term results of the Kumamoto Study on optimal diabetes control in type 2 diabetic patients. Diabetes Care 23(Suppl 2): B21-B29, 2000.
14. Skyler, JS: Insulin therapy in type 2 diabetes: who needs it, how much of it, and for how long? Postgrad Med 101: 85-90, 1997.
15. Henry, RR, Gumbiner, B, Ditzler, T, Wallace, P, Lyon, R, Glauber, HS: Intensive conventional insulin therapy for type 2 diabetes. Metabolic effects during a 6-month outpatient trial. Diabetes Care 16: 21-31, 1993.
16. Yki-Jarvinen, H, Kauppila, M, Kujansuu, E, Lahti, J, Marjanen, T, Niskanen, L, Rajala, S, Ryysy, L, Salo, S, Seppala, P: Comparison of insulin regimens in patients with non-insulin-dependent diabetes mellitus. New Engl J Med 327: 1426-1433, 1992.
17. Caragher, TE, Dohnal, JC, Lomont, ME: Cautionary note regarding HbA1c methods predicting the clinical status of diabetic patients. Diabetes Care 23: 867-869, 2000.
18. Stratton, IM, Adler, AI, Neil, HAW, Matthews, DR, Manley, SE, Cull, CA, Hadden, D, Turner, RC, Holman, RR on behalf of the UKPDS Group: Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. Br Med J 321: 405-412, 2000.
19. Hídvégi T, Jermendy Gy, Gerő L és a HbA1c-szűrővizsgálat résztvevői: Anyagcsere-helyzet és terápiás szokások 2-es típusú, oralis antidiabetikus kezelésben részesülő cukorbetegek körében. Diabetologia Hungarica 7: 253-259, 1999.
20. European Diabetes Policy Group 1999: A desktop guide to type 2 diabetes mellitus. Diabetic Med 16: 716-730, 1999.
- Közlésre érkezett: 2001. június 20.
- Közlésre elfogadva: 2001. augusztus 31.
- A szerző levelezési címe: Dr. Jermendy György
- Bajcsy-Zsilinszky Kórház, III. Belgyógyászati Osztály
- 1106 Budapest, Maglódi út 89-91.