Petz Aladár Megyei Oktató Kórház, I. Belosztály-Gasztroenterológia, Győr
A DIABETESZES BETEG ENDOSCOPOS VIZSGÁLATA
Rácz István dr.
Összefoglalás
Az endoscopos vizsgálatra kerülők kb. 15-20%-a szenved diabetes mellitusban. A diabeteszes betegek tükrözésekor elsősorban a vizsgálatok előkészítése és az esetleges szövődmények korai felismerése kíván fokozott figyelmet. Az endoscopos vizsgálatokat éhgyomorra végezzük, így hypoglykaemia veszélyével jár, ha a betegek a vizsgálatot megelőző napon bevették az orális antidiabetikumot. Inzulinnal kezelt diabeteszesek szénhidrátanyagcsere-egyensúlyát glukóz-inzulinkálium infúzióval biztosítjuk az endoscopia előtt és után. Diabeteszes gastroparesisben szenvedők esetén számítani lehet arra, hogy a gyomorban ételmaradék található. Az oesophagus mycosisát és a gyomor-bezoárt elhanyagolt diabetesben gyakoribbnak találták. A diabeteszes enteropathia következtében a hasmenés gyakori tünet, így a colonoscopiák egyik jelentős indikációs csoportja a diabeteszes enteropathia, következményes hasmenéssel. A colonoscopiára történő előkészítés diabetes mellitusban szenvedő inzulindependens betegek exsiccosisának, ketoacidosisának kockázatát növeli. Endoscopos-retrograd-cholangio pancreatographia (ERCP) után tranzitorikus vércukor-emelkedés gyakori jelenség. A krónikus pancreatitises betegek kb. 60%-ában diabetes mellitusban is kialakul, amit a betegek ERCP-s előkészítése kapcsán figyelembe kell venni.
Kulcsszavak: diabetes mellitus, gastroscopia, colonoscopia, előkészítés endoscopiához
Endoscopy of diabetic patients
Summary
About 15-20% of patients undergoing gastrointestinal endoscopy have diabetes mellitus. Diabetic patients need a special care during preparation process for endoscopy as well as after endoscopy to detect possible complications in advanced time. The 12 hour long fasting condition before endoscopy increases the risk of hypoglycaemia in patients receiving oral antidiabetics. Combined infusion with glucose-insulin-potassium is the recommended endoscopy premedication regime for insulin requireing diabetic patients. Solid food remnant can be seen by endoscopy in the stomach of diabetic patients suffering in gastroparesis. Oesophageal mycosis and gastric bezoar are usual endoscopic findings in diabetics with insufficient treatment. Diarrhea due to diabetic enteropathy is a frequent symptom indicating colonoscopy. Premedication procedure for colonoscopy increases the risk of exsiccosis and ketoacidotic metabolic changes in diabetic patients on insulin therapy. Transient hyperglycemia occurs frequently after endoscopic-retrograde-cholangio-pancreatography (ERCP). Development of diabetes mellitus may occur in 60% during the course of chronic pancreatitis which should be considered while preparing those patients for ERCP.
Keywords: diabetes mellitus, gastroscopy, colonoscopy, preparation for endoscopy
A gasztroenterológiai kórképek diagnosztikájának és kezelésének eszköztárában az endoscopiának kitüntetett szerepe van. A korábbi száloptikás endoscopos technikát napjainkban egyre inkább a video-endoscopos berendezések váltják fel. Kidolgozott az endoscopos műszerek és tartozékaik dezinficiáló standardja is, továbbá egyes endoscopos beavatkozások (colonoscopia, ERCP, az oesophagus-varix kezelése) anesztézia segítségével történnek. Mindezen lehetőségek birtokában a gasztroenterológiai endoscopiák száma növekvőben van. Magyarországon 2000-ben 124 endoscopos munkahelyen összesen 300 ezer endoscopos beavatkozást végeztek. Az endoscopiák több mint fele, mintegy 170 ezer vizsgálat ún. felső endoscopia (oesophago-gastro-duodenoscopia) volt, a colonoscopiák száma elérte a 100 ezret, míg az epeúti-pancreas vizsgálatok (ERCP) száma 30 ezret tett ki.1
Összességében tehát évente a felnőtt lakosság mintegy 5%-ban kerül sor gastrointestinalis endoscopiára.
A diabetes mellitus hazai prevalenciája kb. 5%, a felismert esetek száma növekvőben van. Becsült adatok szerint az endoscopos vizsgálatra kerülők kb. 10-15% diabeteszes beteg, tehát minden hetedik, nyolcadik endoscopia kapcsán merül fel a gyakorlatban a diabetes mellitus és a gastrointestinalis endoscopia kapcsolatának kérdése. A kérdéskör számos eleme közül az alábbiak emelhetők ki:
1. A diabetes mellitus hajlamosít-e olyan gasztroenterológiai kórképekre, melyek endoscopiával felismerhetők, kezelhetők?
2. Igényelnek-e a diabeteszes betegek speciális előkészítést az endoscopiához?
3. Befolyásolja-e a diabetes mellitus fennállása az endoscopia szenzitivitását és technikáját?
4. Vannak-e olyan endoscoppal észlelhető elváltozások, melyek jellegzetesek diabetes mellitusos betegekben?
5. Provokálható-e a diabetes mellitus egyes endoscopos manőverekkel, így ERCP-vel?
6. Befolyásolja-e a diabetes mellitus az endoscopos beavatkozások szövődmény-kockázatát?
Epidemiológiai támpontok
Ismeretes, hogy a diabetes, így elsősorban a 2-es típusú diabetes mellitus prevalenciája az életkorral növekszik. Hasonló párhuzamosság észlelhető az életkor és az endoscopiát igénylő gasztroenterológiai elváltozások között. Ez utóbbi jelenség okai jól ismertek, idősebbekben gyakrabban fordul elő fekélybetegség, egyrészt a Helicobacter pylori fertőzés ún. kohort effektusa, másrészt a növekvő életkorral gyakoribb NSAID-fogyasztás miatt. A gastrointestinum praecancerosus elváltozásai és tumorai is főleg az idősebb betegekben alakulnak ki. Párhuzamosság van tehát az életkor és a diabetes, valamint a gasztroenterológiai kórképek gyakorisága között, azonban jelenlegi ismereteink szerint ok-okozati összefüggés nem áll fenn. A diabetes mellitus tehát önmagában nem hajlamosít olyan gasztroenterológiai betegségekre, melyek endoscopiával igazolhatók.
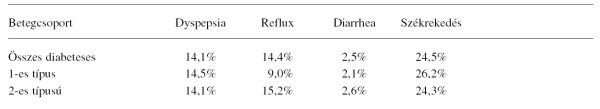
A gastrointestinum motilitásának zavarai, így a diabetesben gyakori gastroparesis, vagy lassult gyomorürülés, továbbá a diabeteszes enteropathia következményeként kialakuló székletürítési zavarok ugyan a diabetes mellitus szövődményének tekinthetők, de diagnosztikájukban az endoscopia szerepe nem meghatározó, legfeljebb a differenciáldiagnosztika eszköze. Talley és mtsai kérdőíves epidemiológiai felmérése is bizonyítja, hogy diabeteszesekben sem a dyspepsia gyakorisága (14,1%), sem a reflux típusú panaszok előfordulási aránya (14,4%) nem tér el a nem diabeteszes populációban tapasztalt előfordulási aránytól (1. táblázat).2
Előkészületek az endoscopiához diabeteszes betegekben
A szénhidrát-anyagcsere biztosítása
Mind a felső, mind az alsó gastrointestinalis traktus endoscopos vizsgálatait éhgyomorral végezzük, így az antidiabetikumokkal kezelt betegek esetén ezt figyelembe kell venni. A 12 órás éhezés, különösen idősebb betegekben, ha a vizsgálatot megelőző napon bevették az orális antidiabeticumot, hypoglykaemia veszélyével jár.

1. táblázat. Diabeteszes betegek leggyakoribb gastrointestinalis tünetei és panaszai Talley és mtsai összesen 1101 betegben végzett felmérése nyomán2
Indokolt az ilyen betegekben az endoscopia napján a vércukorszint reggeli vizsgálata, szükség esetén parenterális szénhidrát bevitele. Amennyiben a diabeteszes betegek inzulint kapnak, a napi inzulinadag folyamatosan adható, a szükséges szénhidrátbevitel parenterálisan pótolható. A másik lehetőség az 1-es típusú diabeteszes betegek endoscopos előkészítéséhez, hogy az endoscopia napján addig, amíg a beteg per os nem táplálkozhat, a szokásos étel- és inzulinadag helyett glukózinzulin-kálium infúzióval biztosítjuk a szénhidrátanyagcsere egyensúlyát.3
Az endoscopos vizsgálatokat követően általában 2-3 órán keresztül a betegek nem táplálkozhatnak, így a fokozott obszervációt a vizsgálat utáni időszakra is ki kell terjeszteni, indokolt a vércukorszint vizsgálata is (2. táblázat).
Előkészítés colonoscopiához
A sikeres colonoscopiához teljesen tiszta, széklet, sőt székletfoszlány és lehetőség szerint folyékony bennék nélküli colonállapot elérése szükséges. Ezt a célt ma már nem koplalással és ismételt beöntésekkel, hanem polietilénglikol-tartalmú lavage oldatok (összesen 3-4 liter) vagy phosposoda tartalmú oldatok per os bevitelével érjük el. Az oldatokat félnapos folyékony étrendet követően a vizsgálat előtti este vagy a vizsgálat napjának reggelén issza meg a beteg. Az oldatok elfogyasztása után 1-4 órával intenzív, tisztító erejű hasmenés lép fel. Tapasztalatok szerint az ilyen előkészítés a szénhidrát-anyagcserét nem befolyásolja, de labilis diabetes mellitusban az exsiccosis, ketosis megjelenése nem kizárt, ami egyéni megítélés alapján parenterális folyadékpótlást tehet indokolttá. Diabeteszes betegekben az ún. tiszta colon elérése nehezebb, mint a nem diabeteszes kontrollokban. Taylor és mtsai vizsgálata szerint diabeteszesekben csupán 62%-ban sikerült a vizsgálati előkészítés a kívánalmak szerint, szemben a kontroll személyek 97%-os sikeres kitisztulási arányával. Diabeteszesekben 9%-ban kényszerültek megismételt colonoscopiára az elégtelen előkészítés miatt, a kontroll személyekben erre nem volt szükség.4 A jelenség oka feltehetőleg a diabetesszel kapcsolatos intestinalis hypomotilitas, de az előkészítés sikertelenségét nem befolyásolta a betegek életkora és a diabetes kontrolláltsága a HbA1c-szintek vizsgálata szerint.
Endoscopos technika és jellemző elváltozások diabeteszesekben
Endoscopos technikai szempontból a diabeteszes beteg vizsgálata nem nehezebb, de diabeteszes gastroparesisben szenvedőkben számítani lehet arra, hogy a gyomorban ételmaradék található. Lassult gyomorürülés klinikai jelei esetén célszerű emiatt a vizsgálatot megelőző éhgyomri periódust akár 20 órára is megnyújtani. Speciális endoscopos elváltozások diabeteszesekben nem ismertek, bár egyes szerzők az oesophagus mycosisát elhanyagolt diabetesben gyakoribbnak találták.5 A gyomor hypomotilitasa és lassult ürülése miatt diabeteszesekben gyakrabban észlelnek bezoárt a gyomorban a kontroll népességhez képest. Ahn és mtsai 3247 gastroscopia során 14 betegben találtak gyomor-bezoárt, közülük 7 beteg diabetes mellitusban szenvedett.6
Pontos epidemiológiai adatok hiányában csupán valószínűsíthető, hogy a komplex gastrointestinalis hypomotilitas eredményeként a gyomorban ún. funkcionális pylorus spasmus, a vastagbélben diverticulosis észlelésére számíthat a vizsgáló diabeteszesek endoscopiája során. Ismert adat, hogy a krónikus székrekedés, a lassult colontranzit növeli a diverticulosis kockázatát.
A diabeteshez csatlakozó macro- és microangiopathia mucosalis microcirkulációs zavarral járhat, ami az egyéb patogenetikai tényezők (epekövesség, colon-diverticulum, colontumor) jelenlétében a felső gastrointestinalis traktusban exsudatív bulbo-duodenitis, a colonban ischaemiás colitis kialakulásához vezethet.

2. táblázat. A diabeteszes betegek endoscopiájához szükséges éhomi állapot biztosításának veszélyei és az előkészítés néhány ajánlott módszere
Faigel és Metz retrospektív vizsgálatukban kórházi kezelést igénylő diabeteszes ketoacidosisos betegek között 9%-ban észleltek gastrointestinalis vérzést, leggyakrabban erosiv oesophagitis miatt.7 Valószínűleg az ismételt hányás következtében fellépő "akut refluxbetegség" állt az észlelés hátterében, ami a diabeteszes ketoacidosisban szenvedők preventív parenterális savszekréció-gátló kezelését teszi indokolttá.
ERCP vizsgálat és a diabetes mellitus
A diagnosztikus ERCP-vizsgálat gyakori indikációja a pancreas-carcinoma gyanúja és a krónikus pancreatitis bizonyítása, morfológiai stádiummeghatározása. Fontos tapasztalat, hogy a pancreas-carcinoma egyik korai aspecifikus jele a csökkent glukóztolerancia kialakulása lehet. Krónikus pancreatitisben a betegség előrehaladtával az esetek 60%-ában diabetes fejlődik ki. A diabetes azonban csak lassan, legtöbbször az első fájdalmas pancreatitises epizód után 6-8 évvel jelentkezik. A patológiai folyamat sorrendje tehát: a Wirsung-vezeték obstrukciója, fájdalom, diabetes mellitus. Obstruktív jellegű krónikus pancreatitisben a fájdalmat mind a nasopancreaticus katéter bevezetése, mind a pancreas-stent beültetése hatásosan csökkenti. Delhaye és mtsai obstruktív krónikus pancreatitises betegek pancreas-stent bevezetésével kombinált extracorporalis shock wave (ESWL) pancreas kőtöréses kezelése után 2 évvel 70%-ban súlynövekedést, 45%-ban a széklet zsírtartalmának csökkenést és 19%-ban javuló diabeteszes anyagcsere-jellemzőket észleltek.8
ERCP utáni eltérések diabeteszesekben
A diagnosztikus és terápiás ERCP egyik lehetséges szövődménye az akut pancreatitis. Hart és mtsai metaanalízisükben 1,1%-ban észleltek ERCP után pancreatitist, ugyanakkor a múló hyperamilasaemia előfordulási aránya 33-75% volt, attól függően, hogy a biliaris és/vagy pancreasvezeték rendszer került feltöltésre.9 A cukoranyagcsere poszt-ERCP-s elváltozásait ritkábban vizsgálják, a klinikai gyakorlatban rutinszerűen csupán a lipáz-, amilázértékek meghatározására kerül sor. Tulassay és mtsai prospektív tanulmányukban ERCP-t követően a glukóztolerancia szignifikáns változását tapasztalták 72 órával a pancreasvezeték feltöltését követően.10 Megállapították, hogy a toleranciazavar 1 hónap után is fennállhat és a glukózanyagcsere 6-12 hónap alatt rendeződik. A jelenség hátterében a plazma csökkent inzulin/glukagon hányadosát mutatták ki, amit a Wirsung-vezetékbe jutott kontrasztanyag által okozott fokozott glukagon-felszabadulás eredményének tulajdonítottak.
Mindezen adatok bizonyítják, hogy az ERCPvizsgálat, ha csak átmenetileg is, de előnytelenül befolyásolja mind az endocrin, mind az exocrin pancreasműködést. Az új diagnosztikus eljárások, így a mágneses rezonancia elvén működő cholangio-pancreatographia (MRCP) a jövőben alternatívája lehet a diagnosztikus ERCP-nek diabeteszes és nem diabeteszes betegekben egyaránt.
Irodalom
1. Nagy Gy, Juhász L: Jelentés a 2000. évi magyarországi gasztroenterológiai endoszkópos tevékenységről. LAM 11: 384-385, 2001.
2. Talley, NJ, Young, L, Bytzer, P, Hammer, J, Leemon, M, Jones, M, Horowitz, M: Impact of chronic gastrointestinal symptoms in diabetes mellitus on health-related quality of life. Am J Gastroenterol 96: 71-76, 2001.
3. Hermann, J: Planning for safe preparation, endoscopic procedure, and follow-up for patients with diabetes. Gastroenterol Nurs 20: 198-202, 1997.
4. Taylor, C, Schubert, ML: Decreased efficacy of polyethylene glycol lavage solution (golytely) preparation of diabetic patients for outpatient colonoscopy: a pilot blinded study. Am J Gastroenterol 96: 710-714, 2001.
5. Mann, NS, Caplash, VK: Monilial esophagitis. South Med J 68: 479-480, 1975.
6. Ahn, YH, Maturn, P, Steinheber, FU, Goldman, JM: Association of diabetes mellitus with gastric bezoar formation. Arch Intern Med 147: 527-528, 1987.
7. Faigel, DO, Metz, DC: Prevalence, etiology and prognostic significance of upper gastrointestinal hemorrhage in diabetic ketoacidosis. Dig Dis Sci 41: 1-8, 1996.
8. Delhaye, M, Vendermeeren, A, Baize, M, Cremer, M: Extracorporeal shock-wave lithotripsy of pancreatic calculi. Gastroenterology 102: 610-620, 1992.
9. Hart, R, Classen, M: Complications of diagnostic gastrointestinal endoscopy. Endoscopy 23: 245-246, 1991.
10. Tulassay Zs, Papp J, Szathmári M: Changes in glucose tolerance after endoscopic retrograde cholangiopancreatography. Gut 22: 275-278, 1981.
- A szerző levelezési címe: Dr. Rácz István
- Petz Aladár Megyei Oktató Kórház, I. Belosztály-Gasztroenterológia,
- 9024 Győr, Vasvári Pál út 2.