Szent György Kórház, Székesfehérvár, II. Belosztály,1 Központi Laboratórium2
CILAZAPRIL MICROALBUMINURIÁRA GYAKOROLT HATÁSÁNAK VIZSGÁLATA NORMOTENSIÓS, INZULIN-DEPENDENS DIABETES MELLITUSBAN SZENVEDŐ BETEGEKEN
Gyulai Magdolna dr.,1 Simon Kornél dr.,1 Érckövi Éva dr.2
Összefoglalás
A cukorbetegek életkilátásait jelentősen befolyásoló szövődmény a diabeteses nephropathia. Korai felismerése a microalbumin-ürítés mérésének bevezetésével vált lehetővé. A szerzők 25 inzulin-dependens diabeteses, normotensiós betegen vizsgálták a cilazapril (INHIBACER) hatását a microalbuminuriára. A vizsgálati periódus 12 hete alatt 4 hetenként történt glomerularis filtratiós ráta meghatározás, microalbuminuria-mérés, serum creatinin-, 8 pontos vércukor profil vizsgálat és vérnyomásmérés. A vizsgálatra önként vállalkozó betegek emelkedő dózisban szedték a cilazaprilt. A vizsgálati periódus végén szignifikáns csökkenés volt észlelhető, mind a 24 órás microalbumin-ürítés, mind a glomerularis filtratiós ráta tekintetében. A serum creatinin szintek, a 8 pontos vércukor profil, illetve a vérnyomásértékek vonatkozásában nem volt szignifikáns változás. Eredményeik arra utalnak, hogy a cilazapril nagy hatékonysággal késlelteti és lassítja a diabeteses nephropathia progressióját.
Kulcsszavak: normotensiós IDDM-betegek, microalbuminuria, cilazapril
The effect of cilazapril on the microalbuminuria in normotensive IDDM patients
Summary
Diabetic nephropathy is a complication with a remarkable influence on the life expectance of diabetics. The authors examined the effect of cilazapril (INHIBACER) on the microalbuminuria in 25 normotensive patients with insulin-dependent diabetes. During the 12 weeks of the study period glomerular filtration rate, microalbuminuria, serum creatinine, blood glucose profile (8 points) and blood pressure were measured in every 4 weeks. The volunteer probands took the medicine in an increasing dose. At the end of the study period significant decrease of the 24 hours microalbuminuria and glomerular filtration rate were observed. There was no significant change in the serum creatinin levels, in the metabolic state, either in the blood pressure. The results reveal that cilazapril postpones and decelerates the progression of diabetic nephropathy with great effectivity and selectivity.
Key words: normotensive IDDM-patients, microalbuminuria, cilazapril
A diabeteses nephropathia (DNP) - a microangiopathia renalis manifesztációja - a beteg jövőjét meghatározó klinikai diagnózis. Kritériumai az albuminuria, a hypertonia, csökkent clearance érték, melyeknek progressiója a DNP megjelenésétől ismert időtartam alatt szinte kötelező a veseelégtelenség kifejlődéséig.1,2,3 A vesebaj klinikailag rendszerint a diabetes 5-20 éves fennállása után manifesztálódik - e tekintetben a diabetes két típusa eltér egymástól -, és gyakran társul hozzá háttér-, majd később proliferatív retinopathia.4,5 Több "követéses" tanulmány alapján IDDM-ben a DNP gyakorisága 30-47%-ra, NIDDM-ben 47-50%-ra tehető.6,7 Ez az adat a nephropathia minden súlyossági formáját magába foglalja. A DNP-hez kapcsolódó veseelégtelenség a diabetessel kapcsolatos halálokok közel 16%-át teszi ki IDDM-ben és kb. 10%-át NIDDM-ban.6,8 Más statisztikák szerint a 40 éves életkor alatt meghalt diabeteses betegek 20%-ában glomerulosclerosis volt a halálok.5,8,9 Az IDDM-ben megjelenő proteinuria - mint a renalis microangiopathia megnyilvánulása - nem csak a fenyegető veseelégtelenség előrejelzője, hanem önálló prediktív értékkel bír a coronaria-betegség halmozódására is: azaz a proteinuria önálló hajlamosító tényező a macroangiopathia progressiója szempontjából is.1,10 Az IDDM klinikai manifesztációja és a DNP megjelenése között egyénileg változó, de jelentős idő telik el. E kritikus periódus felismerése, a betegek ezen stádiumban történő kiszűrése a microalbumin-ürítés mérésével vált lehetővé.
Ennek a súlyos szövődménynek a korai felismerése hosszú időn keresztül nem volt lehetséges, nem volt dokumentált továbbá, hogy mely gyógyszeres intervenció képes a DNP kialakulását, progressióját lassítani. A microalbuminuria az albuminürítés olyan alacsony foka, mely korábban használt módszerekkel, pl. Albustix-szel nem mutatható ki. A microalbumin-ürítés - 20-200 ěg/min vizelet-albumin-excretiónak, tehát - 30-300 mg/die közötti értéknek felel meg. A microalbuminürítés megjelölés tehát nem minőségi, hanem mennyiségi mutató. Amennyiben az excretio 20 ěg/min alatti, normoalbuminuriáról, ha 200 ěg/min feletti, macroalbuminuriáról, azaz manifeszt proteinuriáról beszélünk. A DNP manifesztációját tehát mindig megelőzi a microalbuminuria megjelenése, ezért ez utóbbi felismerése és kezelése a DNP megelőzésének alapfeltétele. Az angiotensin convertaló enzim (ACE)-gátló szerek az intraglomerularis nyomást és a micro- és macroalbuminuriát jól dokumentáltan csökkenteni képesek, renoprotectiv hatásuk egyértelműen igazolható.11,12,13,14 A cilazapril (INHIBACER) egy thiol csoportot nem tartalmazó ACE-gátló vegyület, mely az angiotensin convertaló enzimet nagy hatékonysággal, szöveti halmozódással és szelektivitással gátolja. Célunk volt, hogy egy nyílt önkontrollos megfigyelés során vizsgáljuk a cilazapril hatását normotensiós IDDM-os betegek microalbuminuriájára.
Módszerek
A betegek bevonása a vizsgálatba önkéntes alapon történt, előzetes felvilágosítást és beleegyezést követően, a "Helsinki Deklarációnak" megfelelően, a hazai szabályokkal összhangban. Bevonási feltételek az IDDM és az ismételten igazolt microalbuminuria (30-300 mg/die) voltak. Kizárásra kerültek a megelőző ACE-inibitor kezelésben részesültek, súlyos vese- és májbetegségben, cardialis decompensatióban és hypertoniában (140/90 Hgmm feletti vérnyomásérték) szenvedő betegek. 15 férfi (átlagos életkor 37,9 év, korintervallum 25-58 év, átlagos betegségtartam 15,1 év, szélső értékek 1-34 év) és 10 nő (átlagos életkor 37,5 év, korintervallum 20-59 év, átlagos betegségtartam 11,1 év, szélső értékek 7-28 év) került bevonásra.
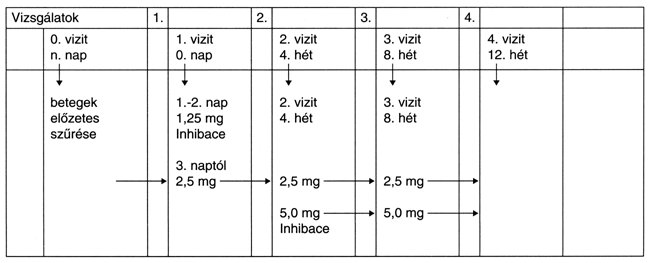
Két különböző időpontban - kéthetes időközzel - meghatároztuk a microalbumin-ürítést, mely mérések során kapott mindkét eredmény kimerítette a microalbuminuria fogalmát. A vizsgálati protokoll ezt követően négyhetenkénti gyakorisággal 4 vizitet írt elő. Az egyes vizitek alkalmával - mint végpontparaméter - glomerularis filtratiós ráta (GFR - creatinin clearance meghatározása alapján) microalbuminuria-, serum creatinin-, 8 pontos vércukorprofil (éhgyomri, étkezések előtti és 1,5 órás pp. értékek) és két - 10 percen belül mért - vérnyomásmérés történt. Az önként vállalkozók 12 héten keresztül, emelkedö dózisban szedtek - egyéni toleranciától függően - napi 2,5-5,0 mg cilazaprilt (INHIBACER; 1. ábra). A gyógyszer szedése előtti végpontparamétereket a gyógyszerszedés 12. hetében mért paraméterekkel önkontrollos elven, egymintás t-próbával hasonlítottuk össze, de a jobb szemléltetés céljából a csoportátlagokat és az átlagszórásokat (SE) is megadjuk.

1. ábra: A cilazapril (INHIBACER) vizsgálat protokollja
Eredmények
A 12. hét végén szignifikáns csökkenést észleltünk mind a 24 órás microalbumin-ürítés (94,684 ? 17,503 mg/die vs. 35,994 ? 9,558 mg/die, p< 0,01; 1. táblázat és 2. ábra), mind a glomerularis filtratiós ráta (117,16 ? 6,456 vs. 85,07 ? 7,305 ml/min, p< 0,05; 3. ábra) tekintetében. A serum creatinin értékek (88,04 ? 3,88 ěmol/l vs. 91,72 ? 3,28 ěmol/l) és a 8 pontos vércukor profilok átlaga (9,65 ? 0,54 mmol/l vs. 8,57 ? 0,28 mmol/l) esetében nem találtunk a vizsgálati periódus alatt szignifikáns összefüggést. A vérnyomásértékek a 12 hét alatt nem változtak jelentősen (122 ? 9,4/84 ? 6,8 Hgmm vs. 102 ? 8,4/72 ? 7,8 Hgmm; 1. táblázat). A betegek követése során gyógyszermellékhatást nem észleltünk, a cliazapril szedését nem kellett felfüggeszteni, illetve abbahagyni senkinél. A 25 beteg közül 11 az egész vizsgálati periódus alatt 2,5 mg/die cilazaprilt szedett, 14 betegnél tudtuk a dózist 5 mg-ra emelni.
| Végpontparaméter (xátl ? SE) | 0. vizit | 4. vizit |
| Microalbuminuria (mg/die) | 96,684 ? 17,503 | 35,994 ? 9,558* |
| Glomerularis filtratiós ráta | 117,16 ? 6,456 | 85,07 ? 7,305** |
| Serum creatinin (?mol/l) | 88,04 ? 3,88 | 91,72 ? 3,28*** |
| 8 pontos vércukor profilok átlaga (mmol/l) | 9,65 ? 0,54 | 8,57 ? 0,28*** |
| Vérnyomásértékek (Hgmm) | 122 ? 9,4 / 84 ? 6,8 | 102 ? 8,4 / 72 ? 7,8*** |
| * p<0,01 ** p<0,01 *** p<0,01 | ||
1. táblázat: A cilazapril alkalmazásával nyert eredmények
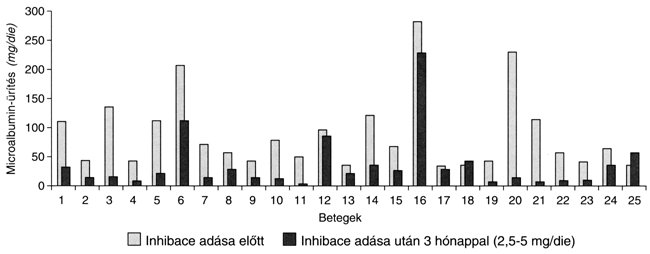
2. ábra: A microalbumin-ürítés alakulása cilazapril (INHIBACER) kezelés során
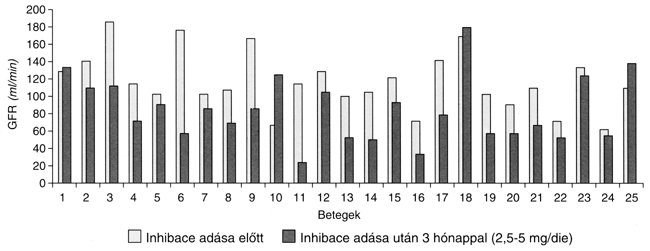
3. ábra: A GFR alakulása cilazapril (INHIBACER) kezelés során
Megbeszélés
IDDM-ben a microalbuminuria kialakulásának fő pathogeneticai tényezője a hyperglykaemia,2,15,16 mely nem teljesen ismert mechanizmussal ún. "single nephron" hyperperfusióhoz és hyperfiltratióhoz vezet. Ennek haemodynamicai magyarázata főképp az, hogy az egyes nephronokban a vas efferens mérsékelt szűkülete, a vas afferens tágulata jön létre, ezáltal megnő az intraglomerularis nyomás és az ultrafiltratum mennyisége. A fokozott filtratio és glomerulus permeabilitás következtében megnövekszik a filtrált és ürített albumin mennyisége is. Mindez a glomerulus basalmembrán és endothel között elhelyezkedő mesangialis matrix kóros felhalmozódásához vezet, aminek végeredménye a glomerulosclerosis, a következményes, lassú glomerulus pusztulás. E fokozott ultrafiltratum, albuminexcretio, mesangialis matrix képződésében biztosan jelentős szerepet játszik a renalis renin-angiotensin (RAS) rendszer aktiválódása is. Nyilvánvaló az is, hogy az esetleg jelenlévő systemás vérnyomásemelkedéssel együtt járó intraglomerularis nyomásfokozódás tovább ronthatja a fenti állapotot.
Ettől eltérően NIDDM-ben a microalbuminuria megjelenése időben általában megelőzi a cukoranyagcsere-zavar fellépését. Létrejöttét a hyperlipidaemiával, hyperinsulinaemiával, hypertoniával kapcsolatba hozott accelerált atheromatosissal, illetve következményes glomerularis-endothel permeabilitás fokozódással magyarázzák.5,12,17,18 Az IDDM-ben leírt, hyperglykaemia okozta hyperperfusiós, hyperfiltratiós syndroma NIDDM-ben nem dokumentált.5,9,14,15,19 In vitro vizsgálatok azt mutatták, hogy a vasoconstrictor és növekedési faktor tulajdonságú angiotensin II. hatékonyan stimulálja a mesangialis sejtek proliferatióját és ezt a stimuláló hatást az inzulin tovább fokozza.20,21
Tüneti microalbuminuria mutatható ki stresszhelyzetekben (myocardialis infarctus, lázas állapot, fizikai terhelés). Ennek pathomechanismusában szintén az átmenetileg megnövekedett intraglomerularis nyomás és/vagy fokozott glomerulus-endothel permeabilitás szerepeltethető.16,19,22
Egyértelmű az irodalmi adatok fényében, hogy a DNP megelőzésében, illetve progressiójának lassításában elsődleges jelentőségű az élettanit minél jobban megközelítő anyagcserehelyzet, az ún. "közel-normoglykaemiás" anyagcsere-vezetés,3,23,24 a normális tensio fenntartása, a fehérjeszegény étrend biztosítása és a hyperlipidaemia diétás és gyógyszeres kezelése.8,11,24,25 Mindezen intézkedésekhez hatásosan járul hozzá az ACE-gátlók korai alkalmazása. Ezen szerek gátolják az intrarenalis renin-angiotensin rendszert, az angiotensin II-képződését, gátolják az értágító hatású kininek lebontását.13 Az ACE-aktivitás fokozódása tehát több úton is vasoconstrictiót okoz, míg az enzim gátlása vasodilatatiót eredményez. Az intraglomerularis nyomás csökkentésén keresztül (vas efferens tónus mérséklése) növelik a renalis vérátáramlást, csökkentik a glomerularis capillaris permeabilitást, a glomerularis filtratiós rátát, a fehérjevesztést, valamint a mesangialis matrix képződését.14,21,26 Mindezek eredőjeként a renalis microangiopathia kifejlődését és progressióját az ACE-gátlók alkalmazása késlelteti és lassítja. Előnyös és kívánt hatásaikkal szembeállíthatók az esetlegesen fellépő mellékhatások: fejfájás, szédülés, angioneuroticus oedema, májfunkciós és haematologiai eltérések. A nem kívánt mellékhatások közül kiemelendő a GFR-csökkenés következtében esetleg kialakuló azotaemia, amely a gyógyszeradag csökkentését, esetleg a szedés felfüggesztését teszi szükségessé. Erre csaknem kivétel nélkül előrehaladott, a működő glomerulusok számát jelentősen mérséklő, súlyos diabeteses nephropathia esetén és/vagy kétoldali arteria renalis szükület fennálltakor kerül sor. Betegeinknél a cilazapril (INHIBACER) adása során - a fenti okok miatt - a dózis csökkentésére, illetve a gyógyszerszedés felfüggesztésére egyetlen esetben sem volt szükség.
IRODALOM
1. Borch-Johnsen, K, Kreiner, S: Proteinuria: value as predictor of cardiovascular mortality in insulin-dependent diabetes mellitus. B M J 294: 1651-1654, 1987.
2. Haffner, SM, Gonzales, C, Valdez, RA: Is microalbuminuria part of the prediabetic state? The Mexico City Study. Diabetologia 36: 1002-1006, 1993.
3. Parving, HH, Osterby, R, Gall, M-A: Glomerular structure and function in proteinuric type 2 (non-insulin-dependent) diabetic patients. Diabetologia 36: 1064-1070, 1993.
4. Parving, HH, Gall, M-A, Nielsen, FS, Smidt, UM: The course of kidney function in type 2 (non-insulin-dependent) diabetic patients with diabetic nephropathy. Diabetologia36: 1071-1078, 1993.
5. Parving, HH, Osterby, R, Hommel, E: Glomerular structure and function in diabetic nephropathy: early to advanced stages. Diabetologia 33: 1057-1063, 1990.
6. Gall, M-A, Rossing, P, Skott, P: Prevalence of micro- et macroalbuminuria, arterial hypertension, retinopathy and large vessel disease in European type 2 (non-insulin-dependent) diabetic patients. Diabetologia 34: 655-661, 1991.
7. Pugh, JA, Medina, R, Ramirez, M: Comparison of the course to end-stage renal disease of type 1 (insulin-dependent) and type 2 (non-insulin-dependent) diabetic nephropathy. Diabetologia 36: 1094-1098, 1993.
8. Parving, HH: Impact of blood pressure and antihypertensive treatment on incipient and overt nephropathy, retinopathy and endothelial permeability in diabetes mellitus. Diabetes Care 14: 260-268, 1991.
9. Rudberg, S, Ullmann, E, Dahlquist, G: Relationship between early metabolic control and the development of microalbuminuria - A longitudinal study in children with type 1 (insulin-dependent) diabetes mellitus. Diabetologia 36: 1309-1314, 1993.
10. Viberti, GC, Keen, H: Microalbuminuria as a predictor of clinical nephropathy in insulin-dependent diabetes mellitus. Lancet I: 1430-1432, 1982.
11. Haffner, SM, Stern, MP, Hazuda, HP: Hyperinsulinaemia in a population at high risk for non-insulin-dependent diabetes mellitus. N Engl J Med 315: 220-224, 1986.
12. Reaven, GM: Role of insulin resistance in human disease. Diabetes 37: 1595-1607, 1988.
13. Marre, M, Leblanc, M: Converting enzyme inhibition and kidney function in normotensive diabetic subjects with persistent microalbuminuria. B M J 294: 1488-1494, 1987.
14. Bibók Gy, Kerényi Zs, Balázs O, Tóth J, Tamás Gy: A microalbuminuria gyakorisága hypertoniás inzulin-dependens cukorbetegekben. L A M 3: 330-334, 1993.
15. Parving, HH, Hommel, E: Prevalence of microalbuminuria, hypertension, retinopathy and neuropathy in patients with insulin-dependent diabetes. B M J 296: 156-160, 1988.
16. Feltd-Rassmunsen, B, Mathiensen , E, Deckert, T: Effect of two years strict metabolic control on the progression of incipient nephropathy in insulin-dependent diabetes. Lancet 2: 1300-1304, 1986.
17. Viberti, GC, Keen, H: The patterns of proteinuria in diabetes mellitus: relevance to pathogenesis and prevention of diabetic nephropathy. Diabetes 33: 686-692, 1984.
18. Mogensen, CE:Angiotensin converting enzyme inhibitors and diabetic nephropathy. B M J 304: 327-328, 1993.
19. Bursztyn, G, Kobrin, J, Fidel, C, Ishay, S: Improved kidney function with cilazapril in hypertensive type II. diabetics with chronic renal failure. J Cardiovasc Pharmacol 16: 334-337, 1991.
20. Viberti, GC, Messent, M: Risk factor for renal and cardiovascular disease in diabetic patients. 24 hour ACE inhibition. Cardiology 79: (suppl.1.) 55-61, 1991.
21. Cooper, ME: Antihypertensive therapy in a model combining spontaneus hypertension with diabetes. Kidney Int 41: 898-903, 1992.
22. Mogensen, CE: Microalbuminuria and diabetic renal disease. Prevention and treatment of diabetic late complications, Walter de Gruyter, Berlin-New York, pp. 4-68, 1989.
23. Krolewski, AS, Warram, JH: Epidemiologic approach to the etiology of type I diabetes mellitus and its complications. N Engl J Med 317: 1390-1398, 1987.
24. Jensen, T, Borch-Johnsen, K: Coronary heart disease in young Type I (insulin-dependent) diabetic patients with and without diabetic nephropathy: incidence and risk factors. Diabetologia 30: 144-148, 1987.
25. The Diabetes Control and Complications Trial Research Group: The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 329: 976-986, 1993.
26. Hoffmann, U, Francezk, UK, Bollinger A: Gibt es eine kutane Mikroangiopathie bei Diabetes Mellitus? D M W 119: 36-40, 1994.